Etwa jeder zehnte Mensch mit Uterus in Deutschland ist von Endometriose betroffen — und doch hören viele bei ihrer Diagnose zum ersten Mal von dieser gynäkologischen Erkrankung. Was ist Endometriose und wie kann sie behandelt werden?
Ein Überblick
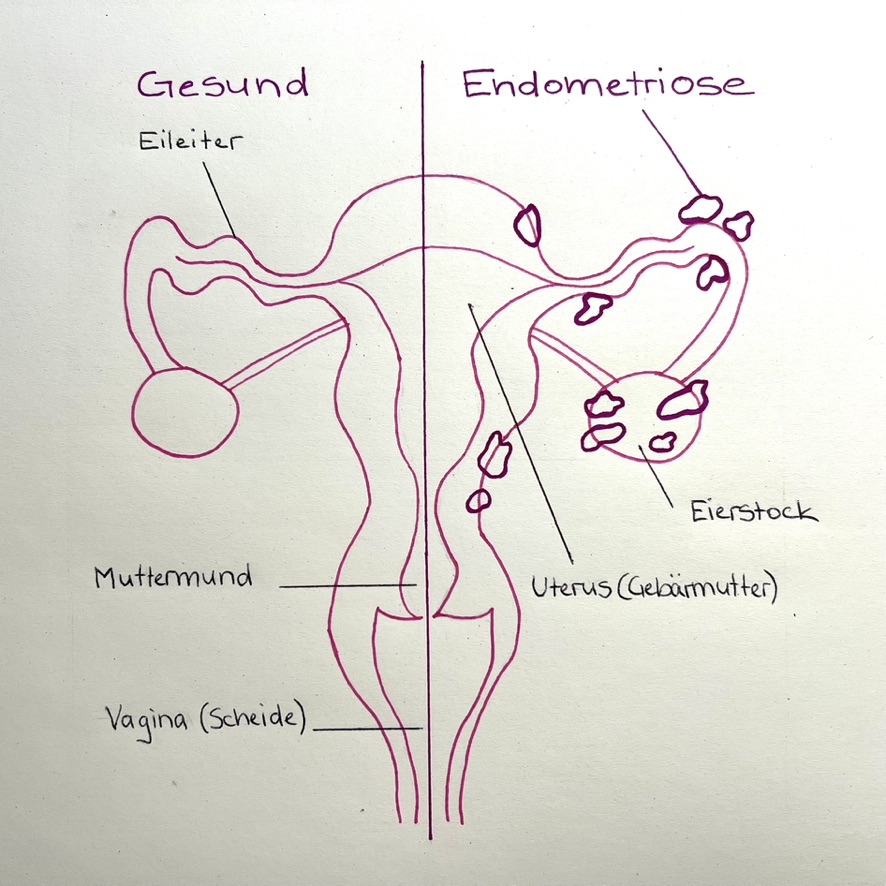
Bei Endometriose bildet sich gebärmutterschleimhautähnliches Gewebe außerhalb der Gebärmutterhöhle und führt zur Entstehung von Endometriose-Herden sowie Entzündungen. Es kommt zu einem Wachstum von Wucherungen (Zysten) an den Eierstöcken, im Bauch- und Beckenraum, am Darm oder Bauchfell. Zysten sind abgekapselte Hohlräume im Gewebe, welche aus Gewebeflüssigkeit, Blut und zusätzlichem Talg oder Eiter bestehen.

Die Erkrankung verläuft chronisch, ist jedoch gutartig. Vereinzelt können Endometriose-Herde auch an anderem Gewebe entstehen und so bleibende Schäden an Organen verursachen, etwa am Darm oder an den Eileitern. In Ausnahmefällen kann sich auch außerhalb des Abdomens Endometriose-Gewebe bilden, beispielsweise in der Lunge.
Ein besonderes Charakteristikum dieser Erkrankung ist, dass es im ganzen Körper zu Ansiedlungen von solchem Zellgeflecht kommen kann. Endometriose wird in der Medizin häufig als „Chamäleon der Gynäkologie“ bezeichnet, da die Krankheit bei allen Betroffenen unterschiedlich verläuft, die Symptomatik äußerst komplex ist und stark variieren kann. Endometriose zählt zu den häufigsten gynäkologischen Erkrankungen und kann bei allen Personen auftreten, die eine Gebärmutter besitzen. Es gab aber auch Sonderfälle, bei denen das Gewebe bei Männern im Rahmen einer Prostatakrebs-Behandlung gefunden wurde.
Die Wahrscheinlichkeit für das Auftreten der Krankheit ist im Alter zwischen 35 und 45 Jahren am höchsten. Circa 8 bis 15 Prozent aller Personen, die eine Gebärmutter besitzen, sind betroffen, in Deutschland also ungefähr zwei Millionen Menschen. Laut der WHO (World Health Organization) wurde weltweit bei etwa 190 Millionen Menschen Endometriose diagnostiziert. Jährlich werden 40.000 Neuerkrankungen in Deutschland registriert.
Symptome
Wie bereits erwähnt, kann der Verlauf der Krankheit stark variieren. Bei der Hälfte der Betroffenen ist es möglich, dass sie einen andauernden Therapiebedarf in Anspruch nehmen müssen, andere können wiederum behandlungs- und beschwerdefrei mit der Erkrankung leben.
Zu den Symptomen von Endometriose zählen unter anderem chronische Schmerzen, Zwischenblutungen, Übelkeit und Erbrechen, zyklische Blutungen aus Darm und/oder Blase sowie vereinzelt auch Schmerzen beim Geschlechtsverkehr und beim Eisprung. Besonders häufig sind starke Schmerzen während der Menstruation. Dabei können diese zyklusabhängig sowie zyklusunabhängig auftreten. Endometriose kann zu Schmerzen im ganzen Körper führen. In vielen Fällen ist auch eine Zeugungsunfähigkeit möglich; 40 bis 50 Prozent der Betroffenen leiden aufgrund der Krankheit unter einer eingeschränkten Fruchtbarkeit.
Medizinisch betrachtet ist Endometriose eine systemische Erkrankung, das heißt, dass sich die Beschwerden auf das Immunsystem sowie den Hormonhaushalt auswirken können und somit interdisziplinär von Ärzt:innen verschiedener Fachrichtungen behandelt werden sollte.
Diagnose
Bis zur endgültigen Diagnose können bis zu zehn Jahre vergehen, da es häufig zu Fehldiagnosen kommt. Beispielsweise wird Endometriose oft mit einer Entzündung der Eierstöcke, psychogenen Beschwerden oder dem PMS (Prämenstruelles Syndrom) verwechselt. Grund dafür ist die Vielseitigkeit der Krankheit, starke Varianz der Beschwerden bei Patient:innen sowie die unterschiedliche Betroffenheit der Organe des Körpers. Hinzu kommt, dass menstruelle Leiden meist kleingeredet und kaum ernst genommen werden. Wichtig bei der Diagnose von Endometriose ist daher ein ausführliches Anamnesegespräch mit Ärzt:innen, denn der Charakter und die Häufigkeit der Symptome können erste Anhaltspunkte liefern und beim diagnostischen Verfahren entscheidend sein.
Bei Verdacht auf Endometriose existieren mehrere Herangehensweisen, wie etwa die Anamnese, das heißt ein eingehendes Gespräch zur Symptomatik und des Allgemeinzustandes. Außerdem werden Tastuntersuchungen an der Vagina, dem Enddarm oder an den Gebärmutterbändern vorgenommen. Ein Ultraschall des Bauchfells oder der Vagina kann ebenfalls aufschlussreich sein. Je nach Beschwerden werden auch Darmspiegelungen durchgeführt.
Mittlerweile kann die Erkrankung auch anhand bildgebender Verfahren, wie Ultraschall oder MRT, von Spezialist:innen diagnostiziert werden. Operative Eingriffe sind dabei die gängigste Vorgehensweise. Bei einer Bauchspiegelung werden Gewebeproben (Biopsie) entnommen und anschließend untersucht. Dadurch sind Lage, Schweregrad und Wachstumstyp der Endometriose-Herde und Zysten feststellbar.
Behandlung
Es gibt unterschiedliche Therapiemöglichkeiten zur Linderung der Symptome, allerdings hängen diese von der Stärke der Beschwerden ab und davon, ob ein Kinderwunsch vorliegt. Grundsätzlich existieren drei Behandlungsoptionen: Medikamentös, hormonell und operativ. Diese werden durch ergänzende Therapieansätze erweitert. So werden Erkrankten, die hauptsächlich über Schmerzen und Krämpfe klagen, Schmerzmittel, Hormone oder ein operativer Eingriff empfohlen. Liegt jedoch ein Kinderwunsch bei Patient:innen vor, stellt eine hormonelle Therapie keine Behandlungsmöglichkeit dar, weil die hormonellen Wirkstoffe die körpereigene Hormonproduktion in den Eierstöcken hemmen und somit auch den Eisprung und die Monatsblutung unterdrücken. Grundsätzlich wird bei einer Hormontherapie mittels Gestagen oder der Antibabypille behandelt, wobei einige Pillen die Symptome auch verschlimmern können. Zur Linderung von Schmerzen werden auch Mittel aus der Wirkstoffgruppe der GnRH-Analoga eingesetzt, das sind synthetische hormonelle Substanzen, die einen frühzeitigen Eisprung verhindern.
Bei Gestagen handelt es sich um ein Geschlechtshormon, welches neben Östrogen auch Bestandteil der Antibabypille ist. Für die hormonelle Behandlung von Endometriose werden häufig Präparate mit Gestagen empfohlen, da diese schmerzlindernd wirken. Allerdings können hierbei Nebenwirkungen auftreten, wie zum Beispiel Zwischenblutungen, eine verminderte Libido und Gewichtszunahme.
Die meisten Antibabypillen reduzieren nachweislich die Schmerz-Symptome bei Betroffenen, jedoch kann es auch hier zu Nebenwirkungen kommen. Dazu gehören unter anderem Wassereinlagerungen, Spannungsgefühle in der Brust und Kopfschmerzen.
Hormonelle Mittel aus der Wirkstoffgruppe der GnRH-Analoga können ebenfalls helfen; heftigere Nebenwirkungen als bei der Antibabypille sind aber möglich. Dazu zählt häufig Östrogenmangel, da die GnRH-Analoga die Produktion der weiblichen Hormone stark reduzieren. Ähnlich zu Symptomen der Wechseljahre, kommt es dann zu Stimmungsschwankungen, Schlafstörungen, Hitzewallungen und einer trockenen Scheide.
Bei einer medikamentösen Behandlung werden vorwiegend Ibuprofen und andere schmerzlindernde Wirkstoffe verschrieben.
Endometriose-Herde und Zysten können meist durch einen operativen Eingriff wie eine Bauchspiegelung (Laparoskopie) entfernt werden. Allerdings hat Endometriose eine hohe Rezidivrate: die Endometriose-Herde können nach operativer Entfernung erneut entstehen. In Extremfällen, also bei unerträglichen Symptomen, entscheiden sich einige Patient:innen sogar für eine Gebärmutterentfernung (Hysterektomie), wenn ihr Leben durch die Erkrankung zu sehr eingeschränkt wird, andere Behandlungstherapien erfolglos waren und kein Kinderwunsch besteht. Jedoch ist nicht garantiert, dass die Endometriose damit geheilt ist. Wenn die Eierstöcke und die Eileiter nicht entfernt werden, können die Beschwerden bestehen bleiben. Werden jedoch beide Eierstöcke entfernt, wird die Produktion der weiblichen Geschlechtshormone beendet und es kommt zum sofortigen Einsetzen der Wechseljahre.
Beratungsstellen und Selbsthilfegruppen
In Deutschland existieren circa 100 medizinisch zertifizierte Endometriose-Einrichtungen. Dabei wird zwischen Praxis, Klinik und Zentrum unterschieden. Darüber hinaus gibt es zahlreiche Beratungsstellen, beispielweise die „Endometriose-Vereinigung Deutschland e.V.“. Diese ist die größte und älteste Vereinigung von Endometriose-Betroffenen in Deutschland. Der Verein zählt über 3.000 Mitglieder, ist unabhängig und bundesweit aktiv. Er bietet kostenlose Beratungen an und vermittelt Kontakte zu lokalen und virtuellen Selbsthilfegruppen.
Das „Netzwerk Endometriose“, bestehend aus zwei zusammengeschlossenen Selbsthilfegruppen in Dresden und Leipzig, verfolgt das Ziel der umfangreichen Aufklärung der Betroffenen und unterstützt sie in schwierigen Lebenssituationen. Bei Bedarf erhalten Betroffene Informationen zu Diagnose und Therapiemöglichkeiten. Aufgrund der Gemeinschaft und des Mitgefühls untereinander, bietet das Selbsthilfe-Netzwerk Geborgenheit und Entlastung.
Aufklärungskampagnen
Trotz hoher Verbreitung und teils gravierender Folgen bei den Schmerzpatient:innen wird Endometriose in der Gesellschaft kaum wahrgenommen. Viele hören bei ihrer Diagnose zum ersten Mal von der Erkrankung. Allerdings gibt es Kampagnen, die es sich zum Ziel gesetzt haben, das Bewusstsein für die Erkrankung zu stärken.

Im März findet jährlich die weltweit größte Kampagne statt, der „Endometriosis Awareness Month“ (Endometriose-Aufklärungsmonat). Ziel ist es, Aufmerksamkeit für die Krankheit zu erzeugen und Betroffenen eine Stimme zu geben. Diese Bewegung wurde im Jahr 1993 von der „Endometriosis Assocation“ in Milwaukee, USA, ins Leben gerufen. Das Symbol der Endometriose-Kampagne ist die gelbe Schleife, welche ähnlich wie die rosa Schleife gegen Brustkrebs, ein Zeichen im Bewusstsein gegen die Krankheit setzt.
Die „Endometriose-Vereinigung Deutschland e.V.“ entwickelte im Jahr 2021 die Aufklärungskampagne „JUNG UND ENDO“, bei der sie Unterrichts- und Workshopkonzepte und Materialien für die Jugendarbeit zu den Themen Menstruation, Menstruationsbeschwerden und Endometriose bereitstellen. Zudem gibt es Broschüren, Plakate und digitale Medien. Für den Unterricht werden kostenlose Materialien bezüglich Menstruation und Endometriose angeboten. Das Unterrichts- und Workshopkonzept richtet sich hauptsächlich an Schüler:innen im Alter von 12 bis 15 Jahren, um diese schon frühzeitig über Menstruation und Krankheiten wie Endometriose aufzuklären.
Forschungsstand
Bisher sind die Ursachen von Endometriose unklar. Derzeit liegen noch keine wissenschaftlich bestätigten Theorien dazu vor; in der Medizin besteht generell eine geschlechterbezogene Datenlücke. Folglich gibt es bisher auch keine Behandlung, mit der die Erkrankung ursächlich geheilt werden kann.

Es gibt jedoch einige Thesen. So argumentieren im Jahr 2023 Forscher:innen des „Science Translational Medicine“-Fachjournals, dass Fusobakterien ursächlich für Endometriose sein könnten. Dann käme der Einsatz von Antibiotika bei der Behandlung infrage. Fusobakterien sind ein natürlicher Bestandteil der Mund- und Darmflora. Wenn das Immunsystem allerdings geschwächt ist, kann es zur Bildung von Abszessen im Mund oder Infektionen des Abdomens kommen. Dies kann auch zu Entzündungen im Genitalbereich führen. Wissenschaftler:innen der Universität Nagoya in Japan untersuchten in einer Gruppe von 155 Frauen (79 Endometriose-Betroffene, 76 gesunde Personen), ob die Bakterien auch im Uterus zu finden seien. Laut der Studie konnte bei 64 Prozent der Erkrankten das spezifische Bakterium in der Gebärmutter festgestellt werden, bei weniger als zehn Prozent der gesunden Personen wurden Keime im Uterus nachgewiesen. Unklar ist jedoch, ob die Fusobakterien Auslöser, Folge oder Nebeneffekt von Endometriose sind.
Somit ist dies noch kein finales Ergebnis und es bedarf weiterer Forschung auf diesem Gebiet. Dabei liegt Australien mit Investitionen von mehreren Millionen australischen Dollars weit vorne, dicht gefolgt von Frankreich. Beide Länder folgen bereits einem nationalen Aktionsplan zur Erforschung von Endometriose, in Deutschland existiert solch ein Plan zum jetzigen Zeitpunkt noch nicht. Im September 2023 wurden Anträge von der Linken und der Union zu einer bundesweiten Aufklärungs- und Forschungsstrategie im Bundestag abgelehnt. In den letzten zwei Jahrzenten wurde lediglich eine Summe in Höhe von 500.000 Euro von der deutschen Bundesregierung bereitgestellt. Das Bundesministerium für Bildung und Forschung beschloss im Oktober des vergangenen Jahres, erstmals ab 2023 fünf Millionen Euro für die Erforschung von Endometriose zur Verfügung zu stellen.
In Anbetracht der Verbreitung von Endometriose und dem jetzigen Forschungsstand, fallen die bereitgestellten fünf Millionen Euro relativ gering aus. Es ist nach wie vor zu wenig über Endometriose bekannt, obwohl so viele Menschen an dieser Krankheit leiden.
Text: Marie-Florence Vierling
Illustrationen: Rika Garbe, Marie-Florence Vierling
